造血幹細胞移植とは
患者の血液を造りなおす医療
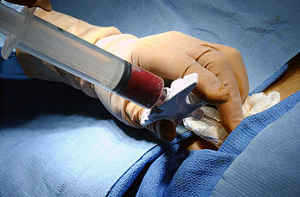
造血幹脂肪移植/ドナーからの骨髄液採取
血液のがんともいわれる「白血病」。遺伝子変異を起こした造血細胞(白血病細胞)が骨髄で無制限に増殖する病気です。また、骨髄組織が脂肪化して機能しなくなり、赤血球や白血球、血小板などが減少していく病気もあります。こちらは「再生不良性貧血」といいます。いずれも完治が難しい血液の病気です。
このような血液の病気を治療するために行われるのが「骨髄移植」です。
骨髄には血液を作る造血幹細胞があります。この造血幹細胞をドナーの正常なものと置き換えて、患者の体内で新しい正常な血液を造らせるようにするのが目的です。
なお、造血幹細胞は基本的には骨髄に存在しますが、あとで説明するように、特殊な条件下では骨髄以外にも存在します。末梢血や赤ちゃんの臍帯血(へその緒の血液)です。近年、末梢血幹細胞移植や臍帯血移植も行われるようになりました。いずれも骨髄移植と同様の方法で造血幹細胞移植を実施します。
(画像:wikipedia)
骨髄は血液の製造工場
造血幹細胞のはたらき
骨髄は固い骨の内側にあるゼリー状の組織で、血液を作る役割を担っています。赤血球、白血球、血小板などの血球はここで造られ、血管を通じて全身に送り出されます。ヒトの成人では腸骨・脊柱・胸骨・肋骨に多くの骨髄がみられます。腸骨というのは骨盤の骨の一部です。
骨髄のおもな成分は骨髄液ですが、この骨髄液には造血幹細胞が大量に含まれていて活発に細胞分裂をしています。造血幹細胞が分裂・増殖する過程で赤血球や白血球、血小板に分化していくのです。
また、造血幹細胞は自らをコピーする「自己複製」機能も備えています。そのため、骨髄の中では造血幹細胞が絶えることはなく、生体内の状況に応じて分化、自己複製を調整し、必要な血球を供給しています。
造血幹細胞移植の種類
骨髄移植・末梢血幹細胞移植・臍帯血移植
骨髄の機能が破壊され、あるいは低下して本来の機能を果たせなくなると、白血病や再生不良性貧血など様々な病気を発症します。これを治療するのが骨髄移植です。
なお、移植する造血幹細胞は、当初はドナーの骨髄からのみ採取されていましたが、現在では末梢血や赤ちゃんの臍帯血からも採取できるようになりました。そのため、①骨髄移植、②末梢血幹細胞移植、③臍帯血移植の3つを併せて、造血幹細胞移植と総称しています。①~③は造血幹細胞の採取場所が違うだけで、患者に移植する方法は基本的にどれも同じです。
末梢血とは、骨髄を離れて全身を流れている血液のことです。G-CSFという白血球を増やす薬を投与すると、本来骨髄に存在する造血幹細胞が、全身の血液の中に流れ出てくることが知られています。
造血幹細胞移植の方法(骨髄移植の場合)
骨髄移植は、ドナーとなる健康な人の骨髄から骨髄液(造血幹細胞)をとり出して、患者に移植する方法です。骨髄液はドナーの腸骨(骨盤)から注射器で採取します。この施術は全身麻酔下で実施されます。
採取した骨髄液は、通常の輸血と同じように患者の静脈に点滴注射します。「移植」というとなんだか大げさですが、患者にとっては普通の点滴と何ら変わりません。輸注時間は2〜4時間くらいです。
移植された造血幹細胞が、患者の骨髄に生着して正常な造血機能を回復するまでには、移植後およそ2〜3週間かかります。
適合させるのは白血球の血液型(HLA)
6個の型を適合させます
骨髄移植で重要なのはHLA(ヒト白血球抗原)という組織結合抗原です。白血球の血液型とも呼ばれています。
赤血球にはA型、B型、AB型、O型などの血液型があり、輸血の際には血液型を一致させないといけません。同様に白血球をはじめとする全身の細胞にはHLAの型があり、臓器移植の際には特にこのHLAの型を一致させることが重要になります。患者とドナーのHLAが一致しないと、移植したときに強い拒絶反応が出るためです。
HLAには多くの種類がありますが、造血幹細胞移植では特にHLA-A、HLA-B、HLA-DRの3種類が重要です。A、B、DRのそれぞれに2個の型があるので、造血幹細胞移植の患者とドナーのあいだでは、原則的には6個の型を適合させる必要があります。
HLAの型の種類は非常に多く、適合するドナーを見つけるのは大変な困難を伴います。ただし、HLAさえ適合すれば、ABO型を決める赤血球の血液型が一致する必要はありません。
↓↓ タイトルをタップ/クリック(内容表示)
